Le coma : comprendre ses formes cliniques, neurologiques et éthiques
Entre suspension de la conscience et enjeux de société, le coma défie les frontières de la médecine et de la pensée.
Introduction
Le coma est une énigme médicale autant qu’un vertige philosophique. Il ne s’agit ni de la mort, ni de la vie consciente, mais d’un état suspendu, une sorte d’exil intérieur où le sujet semble s’effacer sans complètement disparaître. Derrière ce mot utilisé à tort dans le langage courant se cache une réalité neurologique complexe, parfois transitoire, souvent redoutable.
Cet article vise à exposer, avec rigueur et clarté, les mécanismes, formes, origines et implications du coma. Il s’adresse au lecteur exigeant, curieux de comprendre ce que signifie véritablement « être dans le coma », et jusqu’où la médecine peut accompagner ce voyage aux confins de la conscience.
I. Le coma : définition clinique
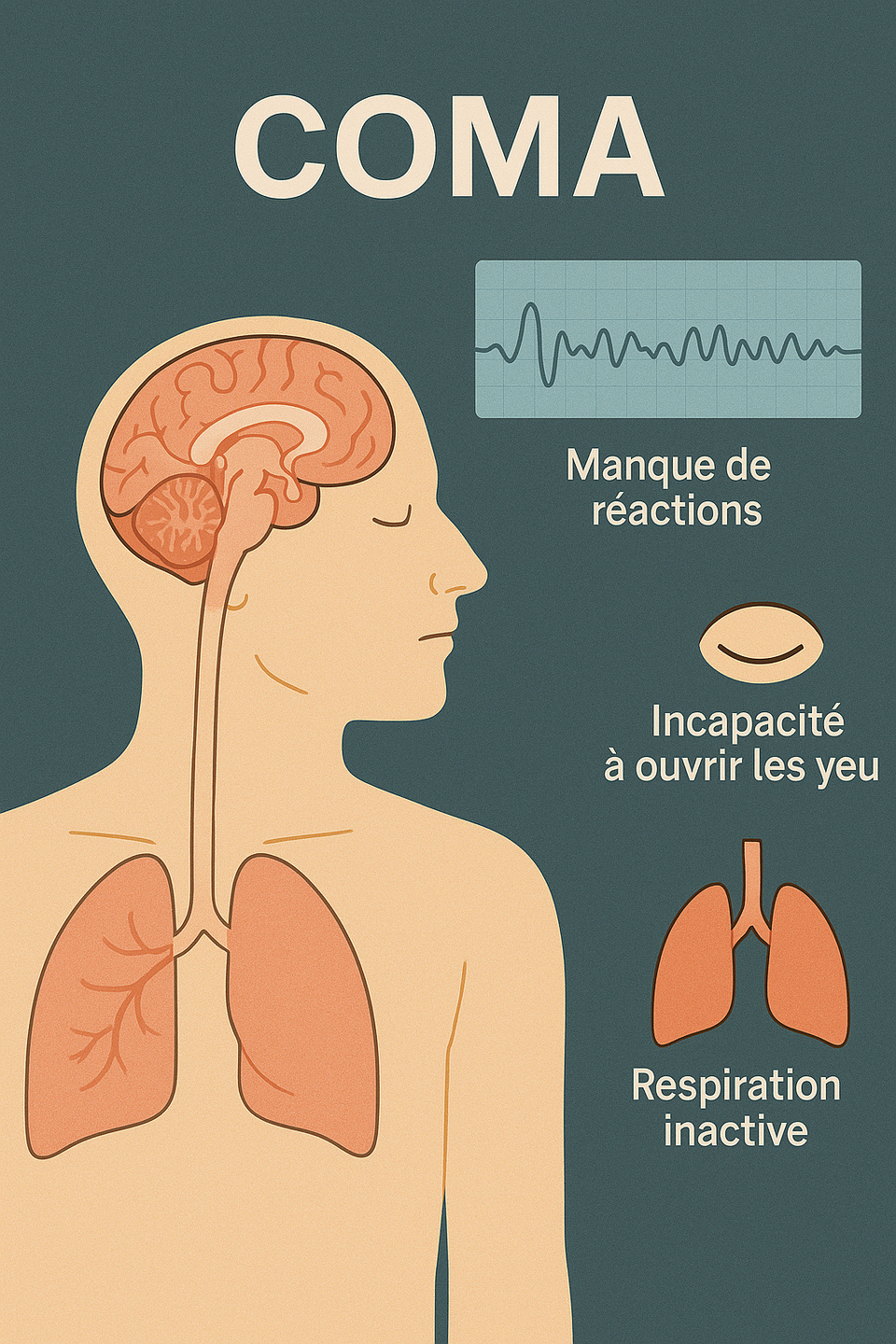
Le coma est un état pathologique d’altération profonde de la conscience, dans lequel le patient est non éveillable, ne réagit pas aux stimulations extérieures, et présente une abolition ou une altération sévère des fonctions cérébrales supérieures. Contrairement au sommeil, il ne s’accompagne ni de cycles veille-sommeil, ni de réponses réflexes volontaires.
Cette condition traduit un dysfonctionnement global du cerveau, souvent en lien avec une atteinte du tronc cérébral, structure essentielle au maintien de l’éveil.
II. Évaluer la profondeur du coma : l’échelle de Glasgow
Le diagnostic repose en grande partie sur une évaluation clinique à l’aide de l’échelle de Glasgow (Glasgow Coma Scale, GCS), qui mesure trois paramètres :
- Ouverture des yeux (de spontanée à absente),
- Réponse verbale (de cohérente à inexistante),
- Réponse motrice (de l’obéissance à l’ordre à l’absence totale).
Un score inférieur ou égal à 8 sur 15 définit l’entrée dans le coma. En dessous de 5, le pronostic vital et neurologique est souvent engagé.
III. Les différents états : entre coma, conscience minimale et mort cérébrale
Le coma n’est pas un état uniforme. Il existe plusieurs formes cliniques, classées selon la profondeur de l’altération de la conscience et la capacité du patient à interagir avec son environnement.
1. Coma léger à profond
- Le coma léger conserve certains réflexes, parfois la respiration autonome.
- Le coma profond se caractérise par l’abolition des réflexes du tronc cérébral et nécessite une assistance respiratoire.
2. État d’éveil non répondant (anciennement « état végétatif »)
Le patient ouvre les yeux spontanément, présente un cycle veille-sommeil, mais ne montre aucun signe de consciencede soi ou de l’environnement. C’est un état neurologique stable mais non conscient.
3. État de conscience minimale
Un état dans lequel le patient manifeste des signes de conscience fluctuants : fixation visuelle, réponses motrices non réflexes, tentative de communication.
4. Locked-in syndrome (syndrome d’enfermement)
Ce faux coma est un piège diagnostic : le patient est pleinement conscient, mais totalement paralysé à l’exception des mouvements oculaires verticaux. L'activité cérébrale est normale.
5. Mort cérébrale
Elle désigne l'arrêt complet et irréversible de toute activité cérébrale, y compris du tronc cérébral. Contrairement au coma, il s’agit d’une mort clinique et légale, malgré le maintien artificiel de certaines fonctions (comme le battement cardiaque).
IV. Origines du coma : causes neurologiques, métaboliques et toxiques
Les causes de coma se regroupent en deux grands types :
1. Causes structurelles (lésionnelles)
- Traumatismes crâniens (ex. : hématomes intracrâniens),
- Accidents vasculaires cérébraux (AVC),
- Hémorragies méningées ou tumeurs cérébrales,
- Anoxie cérébrale (manque d’oxygène, suite à un arrêt cardiaque ou noyade).
2. Causes fonctionnelles (non lésionnelles)
- Comas métaboliques : hypoglycémie sévère, insuffisance hépatique ou rénale, troubles ioniques.
- Comas toxiques : intoxications médicamenteuses (barbituriques, benzodiazépines), drogues, alcool.
- Encéphalopathies infectieuses : méningites, encéphalites virales (ex. : herpès), septicémies.
Dans ces formes fonctionnelles, le cerveau peut être intact structurellement, ce qui rend parfois la récupération possible.
V. Diagnostic différentiel et examens clés
Le diagnostic repose sur un ensemble d’examens cliniques et paracliniques :
- Imagerie cérébrale (scanner, IRM) : recherche de lésions cérébrales.
- Électroencéphalogramme (EEG) : évaluation de l’activité électrique cérébrale, détection d’éventuelles crises comitiales non cliniques ou signes de mort cérébrale.
- Examens biologiques : bilan métabolique, recherche de toxiques, analyses hépato-rénales.
VI. Prise en charge médicale et pronostic
La prise en charge immédiate est fondée sur la stabilisation des fonctions vitales (ABC : Airway, Breathing, Circulation). Ensuite, le traitement est étiologique :
- Glucose ou thiamine si suspicion d’hypoglycémie ou carence,
- Naloxone en cas de surdosage aux opiacés,
- Traitement chirurgical pour évacuer un hématome ou une masse compressive,
- Antibiotiques en cas de méningite.
Pronostic
Il dépend de plusieurs facteurs :
- Cause initiale,
- Rapidité d’intervention,
- Profondeur et durée du coma,
- Résultats de l’EEG et des imageries.
Au-delà de 2 à 4 semaines, l’évolution vers un état végétatif chronique ou la mort est fréquente, à l’exception notable de certains comas métaboliques, parfois réversibles.
VII. Éthique, fin de vie et société
Les patients en coma prolongé soulèvent des questions éthiques et sociétales majeures :
- Doit-on maintenir artificiellement la vie ?
- Qui décide de l’arrêt des traitements en l’absence de directives anticipées ?
- Comment respecter la dignité d’un sujet incapable de se prononcer ?
En France, la loi Claeys-Leonetti encadre la fin de vie, notamment dans les cas d’obstination déraisonnable. Mais chaque cas reste singulier, humainement complexe, juridiquement délicat.
Conclusion
Le coma est une zone grise de la médecine : ni mort, ni conscience, ni certitude. Il défie la science par sa complexité neurologique, interpelle la société par ses enjeux éthiques, et interroge chacun de nous sur ce que signifie réellement « être vivant ».
Glossaire
- Conscience : Capacité du cerveau à percevoir, intégrer et répondre à l’environnement.
- Tronc cérébral : Structure régulant les fonctions vitales (éveil, respiration, pression artérielle).
- Échelle de Glasgow : Outil d’évaluation clinique du niveau de conscience, noté de 3 à 15.
- EEG : Enregistrement de l’activité électrique cérébrale.
- Locked-in syndrome : Syndrome d’enfermement avec conscience préservée mais paralysie totale.
- Mort cérébrale : Absence complète et irréversible de toute activité cérébrale, critère légal de décès.
Bibliographie
Ouvrages
- Plum, F., & Posner, J. B. (2007). The Diagnosis of Stupor and Coma (4e éd.). Oxford University Press.
- Laureys, S., & Tononi, G. (2009). The Neurology of Consciousness: Cognitive Neuroscience and Neuropathology. Academic Press.
Articles scientifiques
- Schiff, N. D. (2010). Recovery of consciousness after brain injury: a mesocircuit hypothesis. Trends in Neurosciences, 33(1), 1–9.
- Giacino, J. T. et al. (2002). The minimally conscious state: Definition and diagnostic criteria. Neurology, 58(3), 349–353.
Sites et rapports
- INSERM. (2020). Comprendre le coma. https://www.inserm.fr
- Haute Autorité de Santé (HAS). (2018). Prise en charge des patients en état végétatif chronique ou pauci-relationnel. https://www.has-sante.fr
Dictionnaires
- Dictionnaire médical Vidal (2024), entrée « coma ».
- CNRTL – Centre National de Ressources Textuelles et Lexicales. Entrée « coma ». https://www.cnrtl.fr
Member discussion